domingo, 11 de maio de 2014
sábado, 10 de maio de 2014
Teratogênese
Chamamos de agente
teratogênico tudo aquilo capaz de produzir dano ao embrião ou feto durante a
gravidez. Estes danos podem se refletir como perda da gestação, malformações ou
alterações funcionais (restrição de crescimento, por exemplo), ou ainda
distúrbios neuro-comportamentais, como retardo mental.
Anomalias congênitas,
defeitos congênitos e malformações congênitas são termos normalmente usados para descrever distúrbios do desenvolvimento presentes no nascimento. Os
defeitos de nascença (congênitos) são a maior causa de mortalidade infantil e
podem ser estruturais, funcionais, metabólicos, comportamentais ou
hereditários.
Os teratógenos podem ser biológicos ou químicos, os quais têm como patógenos bactérias, fungos, vermes e vírus ou compostos e substâncias químicas,respectivamente. Para se considerar a possível teratogenicidade de um agente é preciso considerar alguns princípios: os períodos críticos do desenvolvimento, a dosagem da droga ou composto químico e o genótipo do embrião.
Os teratógenos podem ser biológicos ou químicos, os quais têm como patógenos bactérias, fungos, vermes e vírus ou compostos e substâncias químicas,respectivamente. Para se considerar a possível teratogenicidade de um agente é preciso considerar alguns princípios: os períodos críticos do desenvolvimento, a dosagem da droga ou composto químico e o genótipo do embrião.
E a teratogenia é o estudo
embriológico de seres malformados (aberrações). Ela se divide em quatro
categorias de agentes teratogênicos:
- Fatores biológicos;
- Fatores químicos;
- Fatores físicos;
Fatores Biológicos
Apesar do embrião humano, estar bem protegido no útero,
certos agentes ambientais – os teratógenos – podem causar perturbações do
desenvolvimento após a exposição materna a eles. Um teratógeno é qualquer
agente que possa produzir uma anomalia congênita ou elevar a incidência de uma
anomalia na população. Fatores ambientais, como infecções e drogas, podem
simular condições genéticas, como ocorre quando duas ou mais crianças de pais
normais são afetadas. Os órgãos e as partes de um embrião são mais sensíveis aos
agentes teratogênicos durante os períodos de diferenciação rápida.
Os teratógenos não parecem ser eficazes em causar anomalias
antes do início da diferenciação celular; entretanto, sua ação precoce pode
causar a morte do embrião, como, por exemplo, durante as primeiras duas semanas
do desenvolvimento. Os mecanismos exatos pelos quais drogas, substâncias
químicas e outros fatores ambientais perturbam o desenvolvimento embrionário e
induzem anormalidades ainda permanecem desconhecidos.
Muitos estudos mostraram que certas influências hereditárias
e ambientais podem afetar adversamente o desenvolvimento embrionário alterando
processos fundamentais, como o compartimento intracelular, a superfície da
célula, a matriz extracelular e o ambiente fetal. Nenhuma hipótese fundamental
explica os mecanismos subjacentes. Sugeriu-se que a resposta celular inicial
pode assumir mais de uma forma, resultando em sequências diferentes de
alterações celulares. Finalmente, estes tipos diferentes de lesão patológica
possivelmente levariam ao defeito final (anomalias do desenvolvimento,
distúrbios funcionais) através de uma via comum.
Agentes infecciosos
são, geralmente, seres microscópicos potencialmente capazes de ocasionar
doenças ou alterar o ritmo biológico do organismo. Entre eles destacam-se os
vírus, bactérias e fungos. O embrião e o feto encontram-se expostos a diversos
agentes infecciosos, os quais podem cruzar a membrana placentária e penetrar na
corrente sanguínea fetal, ocasionando a teratogênese.
Nesta categoria são estudados os efeitos de agentes
biológicos tais como: bactérias, vírus, fungos, vermes causadores de doenças
tipo:
- Rubéola Congênita;
- AIDS ;
- Sífilis congênita;
- Varicela;
- Herpes Simplex;
- Toxoplasmose.
Fatores Físicos
Fatores Químicos
Os medicamentos e as drogas são responsáveis por 2 a 3% de todos os defeitos congênitos. Envolvem
substâncias químicas e drogas. Exemplos clássicos seriam o álcool
causando hipoplasia maxilar (maxila pequena), microcefalia (encéfalo
pequeno) e retardo do crescimento) e a talidomida, uma droga utilizada
no passado durante a gestação para alívio de enjoo (provocando
focomelia, ou seja, mãos e pés inseridos diretamente no tronco). A
exposição a fármacos na ocasião da concepção e implantação do ovulo
fecundado pode matar o feto, e a paciente pode nunca saber que ficou
grávida. Se a exposição ocorre nos primeiros 12-15 dias após a
concepção, quando as células estão em seu potencial total (ex. se uma
célula esta danificada ou morta outra pode assumir sua função), o feto
pode não ser danificado. Os primeiros 3 meses são os mais críticos em
termos de malformações .
Defeitos funcionais e comportamentais tem sido associados com exposição
a drogas em fases posteriores da gestação. Os medicamentos que uma
mulher toma durante a gravidez pode afetar o feto de várias maneiras:
- Por atuar diretamente no feto, causando dano, desenvolvimento anormal ou morte;
- Por alterar a função da placenta, usualmente pela constrição dos vasos sanguíneos e consequente redução da troca de oxigênio e nutrientes entre o feto e a mãe;
- Por causar contração intensa dos músculos uterinos, prejudicando indiretamente o feto pela redução do suprimento sanguíneo. Se uma droga deve ser dada , a mais baixa dose efetiva deve ser prescrita pelo mais curto tempo de duração possível.
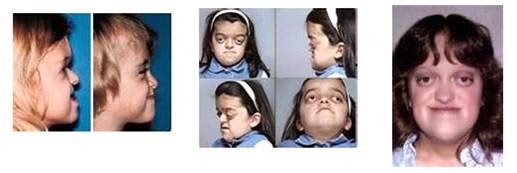
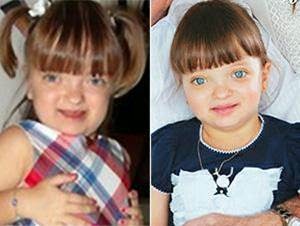
Sindrome de Crouzon
O que é?
A síndrome de Crouzon, também conhecida por
Disostose crânio-facial, é uma doença rara onde há um fechamento
prematuro das suturas do crânio levando a diversas alterações cranianas e
faciais e que, apesar de incomum, possui 50% de risco de transmissão
quando um dos pais possui a doença, sem depender do sexo da criança. É
responsável por aproximadamente 4.8% de todos os casos de
craniossinostose, sendo a síndrome mais comum do grupo de mais de 100 tipos de craniossinostoses. Além disso a síndrome pode gerar alterações em todos os sistemas do corpo, fazendo com que o paciente tenha que ser submetido a diversas cirurgias durante a vida.
Causas
As causas da síndrome são genéticas, passadas de pais para filho. A mutação no gene FGFR2 (cromossomo 10) é a principal causa da doença. Mas, pode ser causada também por uma mutação no FGFR3 (cromossomo 4).
Fatores de riso
- Pais que tenham a síndrome.
- Pais que não tenham a doença mas tenha casos na família.
- Pais de idade avançada
- Incidência: encontrando-se entre 1:50.000 e 1:1.000 crianças.
A idade dos pais pode interferir e aumentar
as chances do bebê nascer com esta síndrome, pois quanto mais velhos
forem os pais, maiores são as chances de deformidades genéticas.
Aspectos Físicos
As características da criança afetada com a síndrome de Crouzon são:
- Deformidades no crânio, a cabeça passa a adotar um aspecto de torre e a nuca fica mais achatada
- Alterações faciais como olhos protuberantes e mais afastados que o normal, nariz alargado, estrabismo, ceratoconjuntivite, diferença no tamanho das pupilas
- Movimentos rápidos e repetitivos dos olhos
- QI abaixo do normal
- Surdez
- Dificuldade de aprendizagem
- Mal formação cardíaca
- Transtorno do deficit de atenção
- Alterações do comportamento
- Manchas aveludas de cor marrom à preta na virilha, pescoço e/ou debaixo do braço
Manifestações Odontológicas
Anomalias dentárias em portadores da síndrome de Crouzon :
- Hipoplasia centrofacial e maxilar
- Atresia maxilar
- Estreitamento do palato duro e úvula bifida
- Erupção retardada
Além disso alguns indivíduos podem apresentar alterações na forma dos dentes, como a:
- Macrodontia
- Anodontia
- Dentes supranumerários
O diagnóstico por der feito através do exame de citologia genética, que é a análise laboratorial das células pelo microscópio. E geralmente as características da síndrome começam a aparecer com 2 anos de idade.
Tratamento
- Não existe um tratamento específico que cure a síndrome de Crouzon. A criança pode ser submetida a diversas cirurgias no crânio
- Além disso a criança deve fazer fisioterapia e terapia ocupacional por algum tempo.
- A cirurgia plástica também é benéfica para melhorar o aspecto facial e a auto-estima do paciente.
Cirurgia Plástica
Anencefalia
O QUE É?
A anencefalia é uma
malformação rara do tubo neural, caracterizada pela
ausência parcial do encéfalo e da calota craniana,
proveniente de defeito de fechamento do tubo neural nas primeiras semanas da
formação embrionária.
Ao contrário do que o
termo possa sugerir, a anencefalia não caracteriza casos de ausência total do
encéfalo, mas situações em que se observam graus variados de danos encefálicos.
Na prática, a palavra
"anencefalia" geralmente é utilizada para caracterizar uma
má-formação fetal do cérebro. Nestes casos, o bebê
pode apresentar algumas partes do tronco cerebral funcionando,
garantindo algumas funções vitais do organismo.
Trata-se de patologia
letal. Bebês com anencefalia possuem expectativa de vida muito curta, embora
não se possa estabelecer com precisão o tempo de vida que terão fora do útero.
A anomalia pode ser diagnosticada, com certa precisão, a partir das 12 semanas
de gestação, através de um exame de ultra-sonografia,
quando já é possível a visualização do segmento cefálico fetal.
O risco de incidência
aumenta 5% a cada gravidez subsequente. Inclusive, mães diabéticas têm seis
vezes mais probabilidade de gerar filhos com este problema. Há, também, maior
incidência de casos de anencefalia em mães muito jovens ou nas de idade
avançada. Uma das formas de prevenção mais indicadas é a ingestão de ácido fólico antes e durante a
gestação.
SINAIS E SINTOMAS
Um
recém-nascido com anencefalia geralmente é cego, surdo, inconsciente e incapaz
de sentir dor. Embora alguns indivíduos com anencefalia possam nascer com um tronco
encefálico, a falta de um cérebro funcionante descarta a possibilidade
de vir a ter consciência e ações reflexas, como a respiração e
respostas aos sons ou toques.
DIAGNÓSTICO
A anencefalia frequentemente
pode ser diagnosticada no pré-natal através de um exame de ultrassom. O
diagnóstico ultrassonográfico tem alta acurácia e é baseado na ausência do
cérebro e da calota craniana. Outra característica que pode ser observada na
ultrassonografia é a polidramnia, que ocorre em até 50% dos
casos durante o 2º e 3º trimestres de gestação devido à menor deglutição do feto.
Às vezes a anencefalia não é
diagnosticada, pois o feto acaba evoluindo para aborto espontâneo. Em outros,
principalmente em mulheres que não têm acesso ao pré-natal, a doença é
diagnosticada apenas durante o parto.
PROGNÓSTICO
Não existe cura ou
tratamento padrão para a anencefalia e o prognóstico para estes pacientes é a
morte. A maioria dos fetos não sobrevivem ao nascimento, o que corresponde a
55% dos casos não abortados. Quando a criança não é um natimorto (nasce sem
vida), ela geralmente morre de parada
cardiorrespiratória em poucas horas ou
dias após o nascimento.
Entretanto, já
existiram casos relatados de anencefalia que os pacientes sobreviveram até 2
anos após o nascimento.
Hidrocefalia
O que é?
Hidrocefalia é uma
palavra de origem grega: hidro significa água; céfalo, cabeça, que caracteriza
uma doença congênita. Adquirida durante a gestação ou adquirida quando ocorre
um acúmulo anormal de líquido (líquido cefalo-raquidiano, liquor ou LCR) em
áreas específicas do cérebros
chamadas de ventrículos. O LCR produzido nos ventrículos e nos plexos
corióides, circula através de um sistema de canais no sistema nervoso central (SNC) e
é absorvido na corrente sanguínea. O liquor tem grande importância na proteção
do SNC visto que ele auxilia no amortecimento de impacto e por ser
completamente estéril não permite também a entrada de qualquer substância ou
microorganismo que possa lesar o cérebro. Na hidrocefalia ocorre um
desequilíbrio deste liquor em relação à quantidade produzida e reabsorvida,
como consequência, isso leva ao aumento do ventrículo e da pressão no cérebro.
Incidência
Estimativas de estudos realizados baseado em informações de
sistemas de saúde afirmam que a incidência de hidrocefalia é de 1-3 por 1000
nascimentos somente para a congênita ou de início precoce, acrescentando
hidrocefalias adquiridas. 60% dos casos ocorrem em recém-nascidos e 40% em
idosos.
Causas
A hidrocefalia congênita está relacionada principalmente a três
causas, embora possa haver outras:
- Genética: Heredietaridade;
- Espinha Bífida
- Prematuridade do bebê.
A hidrocefalia adquirida pode ser causada por:
- Infecções: Caxumba, Citomegalovirus, Hepatite, Poliomielite, Toxoplasmose, Varicela, Varíola;
- Hemorragia intraventricular;
- Meningite;
- Traumatismos;
- Tumores;
- Cistos;
Classificação
A Hidrocefalia é classificada conforme a causa:
Obstrutiva (Não-comunicante) causada por bloqueio no sistema
ventricular do cérebro, impedindo que o líquido cérebro-espinhal flua
devidamente pelo cérebro e a medula espinhal (Espaço subaracnóideo).
Não-obstrutiva (Comunicante) resultado de aumento da produção do
líquor ou diminuição de reabsorção.
Pressão Normal é um tipo de hidrocefalia adquirida comunicante
no qual os ventrículos estão aumentados, porém não ocorre aumento da
pressão,sendo mais comum em idosos. Podendo ser resultado de trauma ou doença,
mas as causas ainda não são bem descritas.
Sinais e Sintomas
Quem sofre de Hidrocefalia pode vir a sofrer problemas de
aprendizagem, normalmente associados a problemas de concentração, de raciocínio
lógico ou de memória de curto prazo, problemas de coordenação, de organização,
dificuldades de localização espaço-temporal, de motivação, puberdade precoce ou
dificuldades na visão. No entanto, não é certo que tais situações tenham,
necessariamente, de ocorrer na pessoa com Hidrocefalia.
Outros problemas que podem ocorrer são:
- Crescimento rápido e exagerado do crânio
- Fontanela anterior dilatada
- Irritabilidade
- Ataques epileticos
Nas crianças mais velhas e em adultos, os sintomas incluem:
- Dor de cabeça
- Dificuldade para caminhar
- Perda das habilidades físicas
- Mudança de personalidade
- Diminuição da capacidade mental
Em qualquer idade, os sintomas podem incluir:
- Vômitos
- Letargia
Diagnóstico
O ultra-som ainda tem sido o meio mais eficaz e rápido de
diagnosticar precocemente a hidrocefalia no período gestacional.
A importância de um diagnóstico precoce se faz pelo fato de
quanto antes se tomar as devidas providências e iniciar o tratamento melhores
serão as chances do paciente e menor possibilidade de sequelas.

Tratamento
O tratamento para a hidrocefalia é medicamentoso podendo muitas
vezes ser cirúrgico, o qual tem obtido resultados significativos com o uso de
Derivação Ventrículo-Peritoneal (DVP) com o objetivo de drenar o LCR em excesso
nos ventrículos para outras cavidades corporais anulando a pressão causada pelo
aumento ventricular. Embora também possa ser feita drenando o líquor para o
átrio direito ou através de terceiro ventriculo, a forma mais utilizada é a
derivação ventrículo-peritoneal. Foram encontradas significantes diminuições na
mortalidade e da morbidade em crianças hidrocéfalas após a introdução da
válvula.
Podem ocorrer defeitos ou mesmo infecção na válvula por isso os
familiares devem ser avisados e estarem atentos a possíveis problemas
ocasionados pelas válvulas para que o quanto antes se tomem as devidas
providências.
A Fisioterapia neuropediátrica tem obtido sucesso na
reabilitação, dentro das capacidades de cada paciente, na hidrocefalia com
objetivo de ganhar controle de cabeça e tronco, de membros superiores, bem como
na prevenção de contratura, problemas respiratórios e complicações que possam
vir da própŕia doença.
Assinar:
Postagens (Atom)